| Artigo Original, Biomed Biopharm Res., 2023; 20(1):93-105 doi: 10.19277/bbr.20.1.315; versão PDF [+]; html em inglês [EN] |
Abordando a iniquidade digital: quem está a ser deixado para trás na avaliação das intervenções de e-Health para melhorar a adesão aos medicamentos?
João Gregório 1 ![]() ✉️, Tiago Maricoto 2
✉️, Tiago Maricoto 2 ![]() , Paulo A.S. Moreira 3
, Paulo A.S. Moreira 3 ![]() , Fátima Roque 4
, Fátima Roque 4 ![]() , Jaime Correia-de-Sousa 5
, Jaime Correia-de-Sousa 5 ![]() , Maria Teresa Herdeiro 6
, Maria Teresa Herdeiro 6![]() , Isabel F Almeida 7
, Isabel F Almeida 7 ![]() , Ioanna Tsiligianni 8
, Ioanna Tsiligianni 8 ![]() , Tamas Agh 9
, Tamas Agh 9 ![]() & Cristina Jácome 10
& Cristina Jácome 10 ![]()
1 CBIOS – Universidade Lusófona’s Research Center for Biosciences & Health Technologies, Lisboa, Portugal
2 Aveiro Healthcare Centre, Aradas Family Health Unit, Aveiro, Portugal; and Faculty of Health Sciences, University of Beira Interior, Covilhã, Portugal
3 Instituto de Psicologia e Ciências da Educação, Universidade Lusíada – Norte, Porto, Portugal; and Centro de Investigação em Psicologia para o Desenvolvimento(CIPD), Porto, Portugal
4 Research Unit for Inland Development, Polytechnic of Guarda (UDI-IPG), Guarda, Portugal
5 Life and Health Sciences Research Institute. School of Medicine. University of Minho. Braga, Portugal; and ICVS/3B’s - PT Government Associate Laboratory, Braga,Portugal
6 Institute of Biomedicine (iBiMED) and Department of Medical Sciences, University of Aveiro, Aveiro, Portugal
7 UCIBIO, REQUIMTE, Med Tech, Laboratory of Pharmaceutical Technology, Department of Drug Sciences, Faculty of Pharmacy, University of Porto, Porto, Portugal; andAssociate Laboratory i4HB - In-stitute for Health and Bioeconomy, Faculty of Pharmacy, University of Porto, Porto, Portugal
8 Department of Social Medicine, Faculty of Medicine, University of Crete, Crete, Greece
9 Syreon Research Institute, Budapest, Hungary; and Center for Health Technology Assessment and Pharmacoeconomic Research, University of Pécs, Pécs, Hungary
10 CINTESIS@RISE, MEDCIDS, Faculty of Medicine of the University of Porto, Porto, Portugal
Resumo
A implementação de intervenções e-Health destinadas à adesão à medicação tem tido sucesso limitado. Isto pode ser atribuído à seleção inadequada dos participantes nos estudos de avaliação. O objetivo deste comentário é examinar os critérios de inclusão dos participantes neste tipo de intervenções. Em maio de 2021, identificámos duas revisões sistemáticas recentes avaliando intervenções de e-Health para adesão à medicação, num total de 44 ensaios clínicos randomizados (RCTs). Estas intervenções abordaram a diabetes (n=10), terapia imunossupressora (n=6) e doenças cardiovasculares (n=29). Os participantes em intervenções que utilizaram aplicações digitais tinham uma idade média mais baixa do que os que utilizaram telefones (53,9 ± 7,5 anos vs. 63,4 ± 6,3 anos). A maioria dos artigos (91,0%) não referiu o nível de literacia digital dos participantes e a formação académica apenas foi mencionada em 57,8% dos estudos. Registam-se critérios de exclusão associados à idade, educação, e condições de saúde, enquanto a literacia digital raramente foi avaliada, mas utilizada como critério de exclusão. Recomenda-se a incorporação da avaliação e da comunicação da literacia digital nos procedimentos de seleção dos participantes de intervenções em e-Health, a fim de abordar a ‘clivagem’ digital e obter informações mais precisas sobre a eficácia dessas intervenções.
Palavras-chave: Adesão aos medicamentos, avaliação em e-Health, clivagem digital, iniquidades em saúde, saúde digital
Para Citar: Gregório, J. et al. (2023) Addressing the digital divide: who is being left behind in the evaluation of e-Health interventions to improve medication adherence? Biomedical and Biopharmaceutical Research, 20(1), 93-105.
Correspondência a:
Recebido 18/04/2023; Aceite 12/07/2023
Introdução
Com a expansão da esperança de vida e melhores cuidados de saúde, a incidência de doenças crónicas e da multimorbilidade tem aumentado em todo o mundo (1). Abordar a multimorbilidade requer uma resposta multidisciplinar, que muitas vezes envolve mudanças no estilo de vida combinadas com o uso de medicação de uso crónico, com as complicações associadas (2). A gestão da não adesão aos medicamentos é um dos maiores desafios enfrentados pelos profissionais de saúde, uma vez que cerca de 50% dos pacientes com doenças crónicas não aderem na totalidade ao seu regime terapêutico (3). Só na Europa, a não adesão à terapêutica medicamentosa contribui para quase 200.000 mortes prematuras e custa 125 mil milhões de euros por ano em hospitalizações evitáveis, cuidados de emergência e cuidados extra em ambulatório (4). Nos EUA, estima-se que esta falta de adesão provoque quase 125.000 mortes, 10% de hospitalizações e 100 a 289 mil milhões de dólares de despesas do sistema de saúde por ano (5). Devido a este enorme impacto, melhorar a adesão aos medicamentos tem sido apontado como uma prioridade fundamental tanto nas políticas de saúde como nas agendas de investigação (6).
e-Health é um termo amplo que se refere à utilização das tecnologias da informação e comunicação para melhorar os cuidados de saúde a nível local, regional e mundial (7). Saúde móvel (m-Health), e utilização de biossensores em dispositivos (ex: smartwatches) são exemplos de tecnologias de e-Health utilizadas na investigação da adesão a medicamentos que têm viabilidade para integrar a vida quotidiana dos pacientes (8,9). As intervenções de e-Health são apelativas, uma vez que poderão capacitar os pacientes na deteção e gestão da não adesão involuntária e para apoio à comunicação com profissionais de saúde e à tomada de decisões em conjunto (8,10).
No entanto, a evidência atual sobre o potencial das intervenções de e-Health para combater a não adesão aos medicamentos é muito diversa (11). Revisões sistemáticas recentes mostraram que a evidência disponível do impacto das soluções de e-Health na não adesão aos medicamentos continua a ser inconclusiva (8,11-14). Vários fatores podem contribuir para esta indefinição, por exemplo, o facto de a maioria das intervenções de e-Health propor soluções únicas para padrões de não adesão completamente distintos (erráticos; involuntários; inteligentes) (3). Outro fator explicativo pode estar ligado à inclusão de grupos específicos de pacientes na avaliação de intervenções de e-Health para melhorar a adesão aos medicamentos, que não são representativos do espectro de pacientes existente no mundo real. Esta preocupação já foi também levantada noutras áreas da investigação em e-Health (15,16). Os indivíduos com baixa literacia em saúde são menos propensos a utilizar ferramentas de e-Health e geralmente apresentam piores resultados de saúde (17). As competências para a utilização de tecnologias de e-Health dependem de vários fatores, tendo sido identificados alguns grupos mais vulneráveis, tais como aqueles com menor literacia e os cidadãos idosos (18).
O reconhecimento de que há muito a melhorar neste campo, que deverá sofrer um crescimento exponencial de soluções inovadoras nos próximos anos, levou um grupo de investigadores e profissionais interessados em todos os aspetos da adesão aos medicamentos a formar uma acção COST (‘European Network to Advance Best practices and technoLogy on medication adherencE’ -ENABLE, COST Action 19132). Entre os objetivos desta ação está a melhoria do conhecimento sobre a aplicação de novas tecnologias dirigidas à adesão aos medicamentos, as suas aplicações clínicas e as medidas políticas que apoiam a sua implementação em toda a Europa (19). Assim, o principal objetivo deste artigo é contribuir para o debate, fornecendo um comentário baseado na evidência que examina as características dos participantes inscritos em intervenções e-health para adesão à medicação, e discutir os factores que podem ter impacto na avaliação destas intervenções. Ao fazê-lo, pretendemos salientar como estes factores podem agravar as desigualdades em e-Health para a adesão à medicação, contribuindo para a melhoria da investigação nesta área.
Materiais e métodos
Para atingir o objectivo principal do presente documento, e tendo em conta a natureza deste comentário, os autores procuraram revisões sistemáticas recentes de ensaios clínicos controlados e aleatórios, relativos a intervenções de e-Health para adesão a medicamentos, publicados no ‘Journal of Medical Internet Research (JMIR)’, uma revista líder no domínio da medicina digital e da saúde. Determinante para esta estratégia foi a percepção da equipa de investigação sobre a importância da JMIR. De facto, o factor de impacto desta revista é de 7,077 (fonte: JCR, 2021), estando no primeiro quartil da categoria "Health Care Sciences and Services", e a primeira que também pertence à categoria "Medical Informatics". Nesta categoria, é a revista mais citada.
Estratégia de pesquisa
A pesquisa foi realizada em Maio de 2021, e foram seleccionadas revisões sistemáticas de literatura que cumprissem os seguintes critérios: publicadas após 2020; incluíssem apenas ensaios clínicos controlados aleatorizados; e descrevessem intervenções de e-Health de acordo com a definição de e-Health de Eysenbach, ou seja, "serviços de saúde e informação fornecida ou melhorada através da Internet e tecnologias relacionadas" (7). Foram excluídas as revisões sistemáticas que apresentavam artigos específicos para uma determinada população.
Análise de dados
Após a selecção das revisões sistemáticas relevantes, foram recolhidos os estudos individuais que constavam dessas revisões. Para extrair os dados de cada artigo foi utilizado um formulário padronizado que incluía o apelido do autor principal e ano de publicação, país, estado de saúde, intervenções, critérios de elegibilidade, tamanho da amostra e características dos participantes (idade, sexo, educação, literacia digital, ocupação, rendimento, estado civil, raça). Uma equipa de sete revisores (JG, TM, PM, JCS, MTH, FR, CJ) foi responsável pela extração de dados dos artigos seleccionados, enquanto dois revisores (JG e CJ) harmonizaram os dados extraídos para garantir a sua consistência. Quaisquer discrepâncias entre os revisores relativamente aos dados recolhidos foram discutidas e resolvidas em reuniões de equipa mensais envolvendo todos os autores.
Resultados
Artigos recolhidos
Duas revisões sistemáticas preenchiam os critérios de elegibilidade: uma com 21 artigos e outra com 24 artigos (13,14). Estas duas revisões analisaram um total de 45 artigos, reportando 44 estudos diferentes (20-63). Todos os estudos foram ensaios clínicos controlados aleatorizados e publicados entre 2003 e 2020 (Material suplementar - Tabela S1). Houve uma grande representação de estudos realizados nos EUA (n=21) e em países da Europa Ocidental (n=14). Estes estudos abordaram principalmente intervenções de e-Health para doentes com hipertensão (n=12), diabetes (n=10) e com outras condições cardíacas (n=8).
Características dos participantes - critérios de inclusão e exclusão
Os estudos originais utilizaram critérios de elegibilidade sociodemográficos, clínicos e de alfabetização para seleccionar os participantes. No total, os estudos incluíram 47.501 participantes (amostras entre 37 e 21.752), com uma idade média de 60±10 anos. A inclusão tanto de homens como de mulheres (n=42) com 18 anos ou mais (n=25) encontrava-se entre os critérios mais comuns. No entanto, 9 estudos utilizaram outros cortes de idade mínima (por exemplo: 7, 21, 40, 50, 60, e 65 anos de idade) e 3 estudos definiram mesmo cortes máximos (por exemplo: ≥75, e ≥80 anos de idade). Para além da idade, ter condições médicas específicas (n=38) ou um medicamento/grupo específico de medicamentos prescritos (n=28) foram os critérios de inclusão mais frequentes. Outros critérios de inclusão foram adesão a medicamentos subóptima (n=6), o acompanhamento num determinado contexto de cuidados de saúde (n=8), e a capacidade de autogestão de medicamentos em casa (n=6).
Quanto à literacia, foram utilizados critérios como a fluência numa língua específica (n=12) e a capacidade de aceder ou utilizar um smartphone (n=13), Internet (n=8) ou mensagens de texto (n=7). Apenas 18 estudos relataram o nível educacional dos participantes. Embora fossem utilizadas classificações diferentes, na maioria dos estudos os participantes tinham frequentemente pelo menos o ensino superior ou mais de 12 anos de escolaridade. Catorze estudos forneceram informações sobre a etnia, incluindo 12 nos EUA, um na América do Sul e um na Alemanha. Nestes estudos, os participantes brancos estavam geralmente sobre-representados, constituindo 31% a 95% dos indivíduos inscritos. O estado civil foi relatado em apenas seis estudos, sendo que os participantes casados constituíam aproximadamente metade dos indivíduos recrutados (variando de 59% a 66%), exceto num estudo que relatou uma frequência inferior (35%).
Os critérios de exclusão identificados foram principalmente relacionados com as dificuldades sentidas com as tecnologias, quer por deficiência cognitiva e mental (por exemplo: demência; depressão) (n=10); incapacidade física ou outra deficiência biológica (por exemplo: deficiência visual) (n=6); tratamentos médicos específicos (n=6); viver numa instituição (n=6); participação noutros estudos (n=3) e baixa literacia (por exemplo: barreiras linguísticas e digitais; sem contacto disponível) (n=3).
Intervenções de e-Health
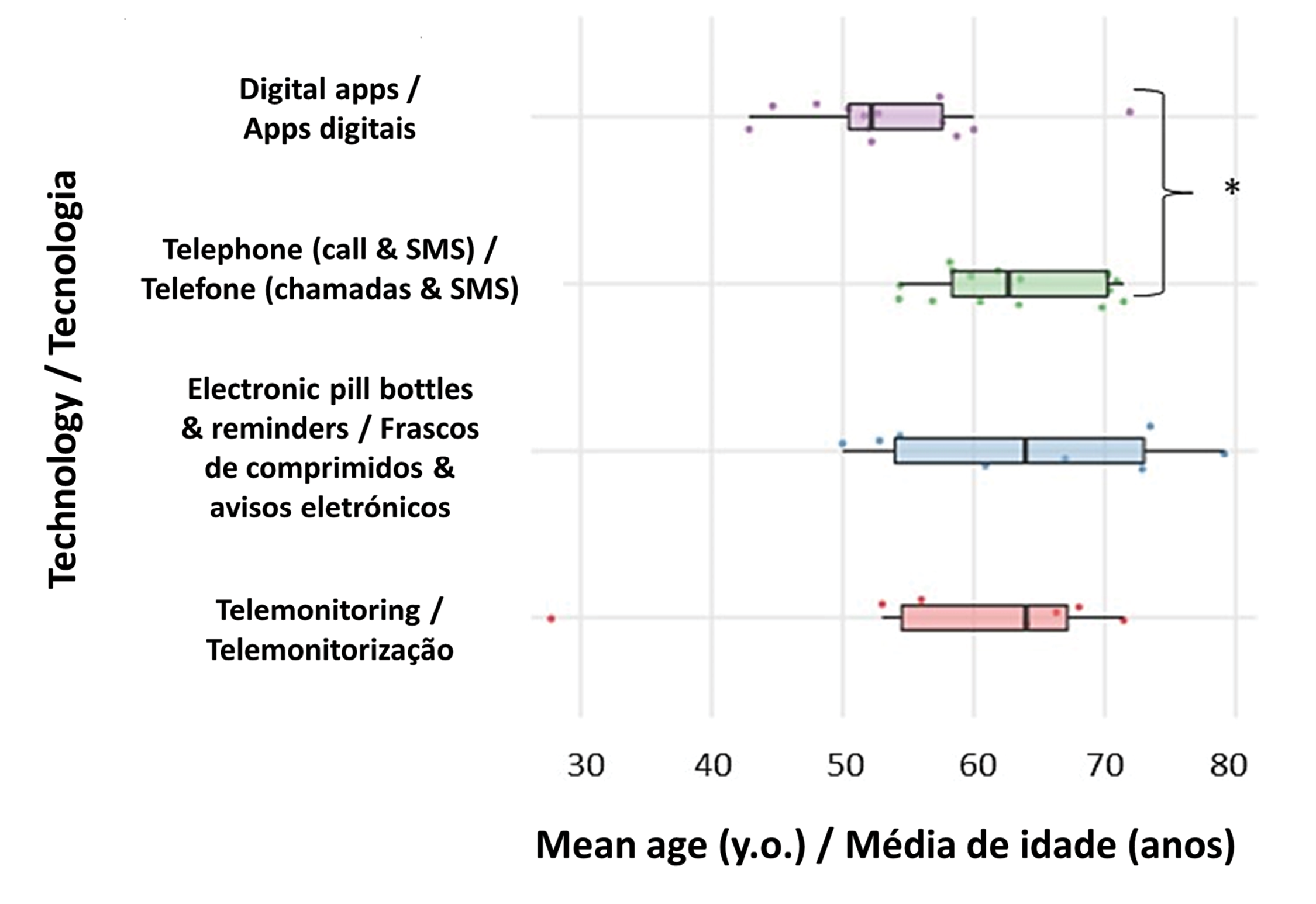
Relativamente aos tipos de intervenções de e-Health, um total de 21 estudos utilizou intervenções baseadas no telefone para melhorar a adesão à medicação. Estas intervenções consistiram em chamadas telefónicas (n=11), mensagens de texto (n=3) ou uma combinação de comunicação telefónica com caixas de comprimidos, lembretes, reconhecimento de voz interativo ou sistemas de telemonitorização (n=7). Além disso, as intervenções que utilizam frascos/dispensadores de comprimidos autónomos (n=5) e aplicações digitais (n=8) também foram comuns. Outras intervenções incluíram a utilização de ferramentas baseadas na Web (n=3), vídeos/livros educativos (n=2), videochamadas ou webinars (n=2) e lembretes electrónicos (n=1). É de salientar que os participantes inscritos em estudos que utilizaram aplicações digitais (incluindo ferramentas baseadas na Web, webinars, vídeos educativos ou livros de exercícios) ou sistemas de telemonitorização eram tendencialmente mais jovens em comparação com os participantes envolvidos em estudos que utilizaram tecnologias "antigas", como o telefone (Figura 1). De notar que a maioria dos estudos (91,0%) não forneceu uma caraterização da literacia digital dos participantes.
|
Figura 1 - Idade média dos participantes de acordo com o tipo de intervenção (* - ANOVA com o teste post-hoc de Tukey; p=0,041) |
 |
Discussão
Com base no que sabemos até o momento, este é o primeiro estudo que tenta explorar os critérios de seleção na avaliação de intervenções de e-Health sobre a adesão à medicação.
Os doentes mais velhos e menos instruídos podem ter estado sub-representados em alguns dos estudos analisados, particularmente naqueles com aplicações digitais. A idade média mais elevada dos participantes em estudos que utilizaram tecnologias "antigas", como o telefone, realça a dependência de uma tecnologia do século XIX na era digital para apoiar intervenções e-Health. É amplamente reconhecido que a idade e a educação são factores associados à utilização de e-Health (64,65). No entanto, se se pretende que estas tecnologias contribuam para melhorar a adesão à medicação, têm de ser acessíveis a diversos grupos etários e níveis de literacia. A nossa análise revela uma exclusão sistemática de adultos mais velhos, indivíduos com baixa literacia e pessoas com problemas de saúde mental da avaliação destas tecnologias. Isto é uma evidência de que a ‘clivagem’ digital, em termos de idade, literacia e saúde mental, continua a persistir (15,66).
A questão da ‘clivagem’ digital torna-se ainda mais significativa quando se considera a adesão à medicação, uma vez que os adultos mais velhos têm frequentemente regimes de medicação mais complexos, o que pode afetar a sua capacidade de utilizar eficazmente soluções de e-Health (67). Consequentemente, é necessária uma abordagem mais personalizada (68). É crucial avaliar o desempenho destas soluções especificamente nesta população, uma tarefa que ainda tem de ser abordada de forma generalizada. Este desafio está intimamente ligado ao desenvolvimento de soluções tecnológicas. Normalmente, os criadores concebem aplicações em ambientes laboratoriais controlados e depois antecipam a sua implementação bem-sucedida em cenários do mundo real. No entanto, a avaliação da eficácia destas inovações exige a seleção de doentes que possuam as competências necessárias para as utilizar. Muitas vezes isto não é possível, uma vez que os pacientes a quem estas inovações foram dirigidas não possuem as competências necessárias. Os pacientes mais velhos raramente estão envolvidos no desenvolvimento de soluções tecnológicas ou digitais, devido à sua complexidade, dificultando a sua aplicação na vida real (69). Para ultrapassar esta barreira, a utilização de investigação participativa e metodologias de desenho centradas no utilizador pode ser uma solução para os promotores que visem conceber e implementar soluções digitais no contexto dos cuidados de saúde (70,71).
Nenhum dos estudos analisados avaliou a confiança na utilização da tecnologia de uma forma padronizada, nem para selecionar ou caracterizar os participantes. Na nossa análise, verificámos que os poucos estudos que incluíam a literacia digital como critério de elegibilidade, utilizavam definições amplas, tais como acesso/utilização de uma tecnologia, mas não tentavam caracterizar a capacidade de interação dos participantes com a tecnologia proposta. No futuro, sugere-se a utilização de questionários validados para avaliar a literacia digital, tais como a Escala de Literacia sobre e-Health, a Escala de Atitude para a Utilização dos Media e Tecnologias (72), entre outras. Isto poderia facilitar a comparação entre estudos e esclarecer melhor como foram abordadas as iniquidades devidas à ‘clivagem digital’. Se os investigadores em e-Health quiserem resolver a existência desta ‘clivagem digital’ e minimizar o impacto que esta tem na equidade na saúde, é importante incorporar soluções para melhorar a literacia digital nas intervenções finais (73).
A etnia pode ser um fator determinante para o acesso à e-Health devido a uma combinação de factores sociais, culturais e estruturais, como níveis de rendimento mais baixos, barreiras linguísticas ou falta de diversidade e de representação cultural no desenvolvimento de plataformas e-Health, o que pode exacerbar as desigualdades nos resultados em saúde (74). Nos estudos analisados, apenas os realizados nos EUA recolheram sistematicamente dados sobre a etnia dos participantes. É evidente que a maioria dos participantes em todos os estudos são brancos ou de etnia caucasiana. Nenhum dos estudos apresentou resultados sobre o efeito da etnia nos resultados das intervenções. Além disso, até 80% dos estudos (35 dos 44) foram realizados em países de elevado rendimento (EUA e países da Europa Ocidental). Isto realça a escassez de investigação em países de baixo e médio rendimento, onde a utilização de tecnologias de e-Health, com o reconhecido potencial para ultrapassar as dificuldades de localizações geográficas dispersas e da ruralidade (66,75), pode estar mais comprometida (64,65). Esta necessidade não satisfeita pode, em certa medida, atrasar a implementação de intervenções eficazes sobre a adesão aos medicamentos.
A maioria da evidência sobre o uso das tecnologias de informação disponíveis ainda se sustenta em estudos observacionais ou em estudos experimentais de dimensão inadequada. Isto tem impacto na implementação de aplicações de e-Health nos diferentes sistemas de saúde, uma vez que a maioria das decisões políticas necessita de evidência de nível elevado para decidir sobre a implementação de qualquer inovação. Apesar de todos os avisos da evidência de uma ‘clivagem digital’, é evidente que deve ser feito um esforço para construir conhecimento sobre a adaptação das intervenções a contextos culturais diversos e muitas vezes desfavorecidos do ponto de vista económico. Para tal, recomenda-se uma mudança para um quadro de investigação de implementação, por oposição à tradicional abordagem puramente experimental. Esta abordagem facilitará a exploração dos factores contextuais e permitirá o desenvolvimento de estratégias que respondam aos desafios únicos colocados pelas diferentes populações e contextos, promovendo assim uma implementação mais eficaz e equitativa das intervenções em e-Health (76). Uma outra estratégia que poderia fornecer conhecimentos mais úteis seria realizar revisões realistas e sínteses da literatura, visando desenvolver teorias que possam elucidar sobre quando, porquê e como funciona um determinado programa (77).
Realização de um comentário baseado em estudos individuais extraídos de apenas 2 revisões sistemáticas recentes sobre o tema pode ser visto como uma limitação importante da metodologia que utilizámos para sustentar este trabalho. De igual forma, limitar a nossa pesquisa a uma única revista científica (JMIR) pode ser considerada uma limitação mas como já foi salientado, esta é a revista líder no campo da medicina digital e não é específica de qualquer condição de saúde, constituindo uma escolha óbvia para os autores. No entanto, é necessário sublinhar que o nosso objectivo foi reunir exemplos da investigação produzida sobre o tema e sensibilizar para as iniquidades no acesso à e-Health introduzidas pela avaliação experimental das intervenções de e-Health para a adesão à medicação, numa tentativa de contribuir para melhorar futuros esforços de investigação.
Conclusão
Iniquidades devido à idade, educação, etnia e literacia digital têm estado presentes nas intervenções de e-Health. Esta ‘clivagem digital’ ainda persiste e poucos esforços têm sido feitos nos últimos anos para a combater. Isto dificulta a avaliação do verdadeiro impacto das intervenções de e-Health para a adesão à medicação de pacientes com multimorbilidade e polimedicação. É, portanto, fundamental promover a equidade na investigação futura neste campo, assegurando que as tecnologias para melhorar a adesão sejam avaliadas de forma inclusiva com pacientes, seus familiares e cuidadores em contexto de mundo real.
Declaração sobre as contribuições do autor
JG e CJ conceberam, coordenaram o estudo e escreveram o primeiro rascunho do manuscrito. JG, TM, PM, FR, JCS, MTH, e CJ extraíram a informação das revisões originais, e contribuíram para a redação de todos os rascunhos subsequentes do manuscrito. IT, IA e TA contribuíram para o último rascunho do manuscrito. JG editou a versão final. Todos os autores leram e deram contributos significativos para as diferentes versões do manuscrito, concordaram em ser responsáveis por todos os aspectos do trabalho e aprovaram a vserão final do manuscrito para publicação.
Financiamento
Esta investigação baseia-se no trabalho da ação COST CA19132 "ENABLE", financiada pela COST (Cooperação Europeia em Ciência e Tecnologia). O financiador não teve qualquer papel na conceção do estudo, recolha de dados, análise e interpretação, ou preparação do manuscrito. João Gregório é financiado pela Fundação para a Ciência e a Tecnologia (FCT) Contrato de Estímulo ao Emprego Científico com o número de referência CEEC/CBIOS/EPH/2018.
Conflito de Interesses
Os autores declaram que não há relações financeiras e/ou pessoais que possam representar um potencial conflito de interesses.
Referências
1. Nguyen, H., Manolova, G., Daskalopoulou, C., Vitoratou, S., Prince, M., & Prina, A. M. (2019). Prevalence of multimorbidity in community settings: A systematic review and meta-analysis of observational studies. Journal of Comorbidity, 9, 2235042X1987093. https://doi.org/10.1177/2235042X19870934
2. Sánchez-Fidalgo, S., Guzmán-Ramos, M. I., Galván-Banqueri, M., Bernabeu-Wittel, M., & Santos-Ramos, B. (2017). Prevalence of drug interactions in elderly patients with multimorbidity in primary care. International Journal of Clinical Pharmacy, 39(2), 343–353. https://doi.org/10.1007/s11096-017-0439-1
3. World Health Organization. (2003). Adherence to long-term therapies: Evidence for action / edited by Eduardo Sabaté
4. Khan, R., & Socha-Dietrich, K. (2018). Investing in medication adherence improves health outcomes and health system efficiency: Adherence to medicines for diabetes, hypertension, and hyperlipidaemia | OECD Health Working Papers | OECD iLibrary. https://www.oecd-ilibrary.org/social-issues-migration-health/investing-in-medication-adherence-improves-health-outcomes-and-health-system-efficiency_8178962c-en
5. Viswanathan, M., Golin, C. E., Jones, C. D., Ashok, M., Blalock, S. J., Wines, R. C. M., Coker-Schwimmer, E. J. L., Rosen, D. L., Sista, P., & Lohr, K. N. (2012). Interventions to Improve Adherence to Self-administered Medications for Chronic Diseases in the United States. Annals of Internal Medicine, 157(11), 785. https://doi.org/10.7326/0003-4819-157-11-201212040-00538
6. van Boven, J. F. M., Lavorini, F., Dekhuijzen, P. N. R., Blasi, F., Price, D. B., & Viegi, G. (2017). Urging Europe to put non-adherence to inhaled respiratory medication higher on the policy agenda: A report from the First European Congress on Adherence to Therapy. European Respiratory Journal, 49(5), 1700076. https://doi.org/10.1183/13993003.00076-2017
7. Eysenbach, G. (2001). What is e-Health? Journal of Medical Internet Research, 3(2), e20. https://doi.org/10.2196/jmir.3.2.e20
8. Tabi, K., Randhawa, A. S., Choi, F., Mithani, Z., Albers, F., Schnieder, M., Nikoo, M., Vigo, D., Jang, K., Demlova, R., & Krausz, M. (2019). Mobile Apps for Medication Management: Review and Analysis. JMIR mHealth and uHealth, 7(9), e13608. https://doi.org/10.2196/13608
9. Brickwood, K.-J., Watson, G., O’Brien, J., & Williams, A. D. (2019). Consumer-Based Wearable Activity Trackers Increase Physical Activity Participation: Systematic Review and Meta-Analysis. JMIR mHealth and uHealth, 7(4), e11819. https://doi.org/10.2196/11819
10. Faiola, A., Papautsky, E. L., & Isola, M. (2019). Empowering the Aging with Mobile Health: A mHealth Framework for Supporting Sustainable Healthy Lifestyle Behavior. Current Problems in Cardiology, 44(8), 232–266. https://doi.org/10.1016/j.cpcardiol.2018.06.003
11. Hamine, S., Gerth-Guyette, E., Faulx, D., Green, B. B., & Ginsburg, A. S. (2015). Impact of mHealth Chronic Disease Management on Treatment Adherence and Patient Outcomes: A Systematic Review. Journal of Medical Internet Research, 17(2), e52. https://doi.org/10.2196/jmir.3951
12. Stevenson, J. K., Campbell, Z. C., Webster, A. C., Chow, C. K., Tong, A., Craig, J. C., Campbell, K. L., & Lee, V. W. (2019). E-Health interventions for people with chronic kidney disease. Cochrane Database of Systematic Reviews, 2019(8). https://doi.org/10.1002/14651858.CD012379.pub2
13. Pouls, B. P. H., Vriezekolk, J. E., Bekker, C. L., Linn, A. J., van Onzenoort, H. A. W., Vervloet, M., van Dulmen, S., & van den Bemt, B. J. F. (2021). Effect of Interactive e-Health Interventions on Improving Medication Adherence in Adults With Long-Term Medication: Systematic Review. Journal of Medical Internet Research, 23(1), e18901. https://doi.org/10.2196/18901
14. Wong, Z. S., Siy, B., Da Silva Lopes, K., & Georgiou, A. (2020). Improving Patients’ Medication Adherence and Outcomes in Nonhospital Settings Through e-Health: Systematic Review of Randomized Controlled Trials. Journal of Medical Internet Research, 22(8), e17015. https://doi.org/10.2196/17015
15. Latulippe, K., Hamel, C., & Giroux, D. (2017). Social Health Inequalities and e-Health: A Literature Review With Qualitative Synthesis of Theoretical and Empirical Studies. Journal of Medical Internet Research, 19(4), e136. https://doi.org/10.2196/jmir.6731
16. Hansen, A. H., Bradway, M., Broz, J., Claudi, T., Henriksen, Ø., Wangberg, S. C., & Årsand, E. (2019). Inequalities in the Use of e-Health Between Socioeconomic Groups Among Patients With Type 1 and Type 2 Diabetes: Cross-Sectional Study. Journal of Medical Internet Research, 21(5), e13615. https://doi.org/10.2196/13615
17. Herndon, J. B., Chaney, M., & Carden, D. (2011). Health Literacy and Emergency Department Outcomes: A Systematic Review. Annals of Emergency Medicine, 57(4), 334–345. https://doi.org/10.1016/j.annemergmed.2010.08.035
18. Bommakanti, K. K., Smith, L. L., Liu, L., Do, D., Cuevas-Mota, J., Collins, K., Munoz, F., Rodwell, T. C., & Garfein, R. S. (2020). Requiring smartphone ownership for mHealth interventions: Who could be left out? BMC Public Health, 20(1), 81. https://doi.org/10.1186/s12889-019-7892-9
19. van Boven, J. F., Tsiligianni, I., Potočnjak, I., Mihajlović, J., Dima, A. L., Nabergoj Makovec, U., Ágh, T., Kardas, P., Ghiciuc, C. M., Petrova, G., Bitterman, N., Kamberi, F., Culig, J., & Wettermark, B. (2021). European Network to Advance Best Practices and Technology on Medication Adherence: Mission Statement. Frontiers in Pharmacology, 12. https://doi.org/10.3389/fphar.2021.748702
20. Côté, J., Fortin, M.-C., Auger, P., Rouleau, G., Dubois, S., Boudreau, N., Vaillant, I., & Gélinas-Lemay, É. (2018). Web-Based Tailored Intervention to Support Optimal Medication Adherence Among Kidney Transplant Recipients: Pilot Parallel-Group Randomized Controlled Trial. JMIR Formative Research, 2(2), e14. https://doi.org/10.2196/formative.9707
21. DeVito Dabbs, A., Song, M. K., Myers, B. A., Li, R., Hawkins, R. P., Pilewski, J. M., Bermudez, C. A., Aubrecht, J., Begey, A., Connolly, M., Alrawashdeh, M., & Dew, M. A. (2016). A Randomized Controlled Trial of a Mobile Health Intervention to Promote Self-Management After Lung Transplantation. American Journal of Transplantation, 16(7), 2172–2180. https://doi.org/10.1111/ajt.13701
22. Hosseininasab, M., Jahangard-Rafsanjani, Z., Mohagheghi, A., Sarayani, A., Rashidian, A., Javadi, M., Ahmadvand, A., Hadjibabaie, M., & Gholami, K. (2014). Self-Monitoring of Blood Pressure for Improving Adherence to Antihypertensive Medicines and Blood Pressure Control: A Randomized Controlled Trial. American Journal of Hypertension, 27(11), 1339–1345. https://doi.org/10.1093/ajh/hpu062
23. Hashimoto, S., Brinke, A. T., Roldaan, A. C., van Veen, I. H., Moller, G. M., Sont, J. K., Weersink, E. J. M., van der Zee, J. S., Braunstahl, G.-J., Zwinderman, A. H., Sterk, P. J., & Bel, E. H. (2011). Internet-based tapering of oral corticosteroids in severe asthma: A pragmatic randomised controlled trial. Thorax, 66(6), 514–520. https://doi.org/10.1136/thx.2010.153411
24. Düsing, R., Handrock, R., Klebs, S., Tousset, E., & Vrijens, B. (2009). Impact of supportive measures on drug adherence in patients with essential hypertension treated with valsartan: The randomized, open-label, parallel group study VALIDATE. Journal of Hypertension, 27(4), 894–901. https://doi.org/10.1097/HJH.0b013e328323f9be
25. Henriksson, J., Tydén, G., Höijer, J., & Wadström, J. (2016). A Prospective Randomized Trial on the Effect of Using an Electronic Monitoring Drug Dispensing Device to Improve Adherence and Compliance. Transplantation, 100(1), 203–209. https://doi.org/10.1097/TP.0000000000000971
26. Jeong, J. Y., Jeon, J.-H., Bae, K.-H., Choi, Y.-K., Park, K.-G., Kim, J.-G., Won, K. C., Cha, B. S., Ahn, C. W., Kim, D. W., Lee, C. H., & Lee, I.-K. (2018). Smart Care Based on Telemonitoring and Telemedicine for Type 2 Diabetes Care: Multi-Center Randomized Controlled Trial. Telemedicine and e-Health, 24(8), 604–613. https://doi.org/10.1089/tmj.2017.0203
27. Bobrow, K., Farmer, A. J., Springer, D., Shanyinde, M., Yu, L.-M., Brennan, T., Rayner, B., Namane, M., Steyn, K., Tarassenko, L., & Levitt, N. (2016). Mobile Phone Text Messages to Support Treatment Adherence in Adults With High Blood Pressure (SMS-Text Adherence Support [StAR]). Circulation, 133(6), 592–600. https://doi.org/10.1161/CIRCULATIONAHA.115.017530
28. Abughosh, S., Wang, X., Serna, O., Esse, T., Mann, A., Masilamani, S., Holstad, M. M., Essien, E. J., & Fleming, M. (2017). A Motivational Interviewing Intervention by Pharmacy Students to Improve Medication Adherence. Journal of Managed Care & Specialty Pharmacy, 23(5), 549–560. https://doi.org/10.18553/jmcp.2017.23.5.549
29. Boyne, J. J., Vrijhoef, H. J. M., Spreeuwenberg, M., De Weerd, G., Kragten, J., & Gorgels, A. P. M. (2014). Effects of tailored telemonitoring on heart failure patients’ knowledge, self-care, self-efficacy and adherence: A randomized controlled trial. European Journal of Cardiovascular Nursing, 13(3), 243–252. https://doi.org/10.1177/1474515113487464
30. Choudhry, N. K., Isaac, T., Lauffenburger, J. C., Gopalakrishnan, C., Lee, M., Vachon, A., Iliadis, T. L., Hollands, W., Elman, S., Kraft, J. M., Naseem, S., Doheny, S., Lee, J., Barberio, J., Patel, L., Khan, N. F., Gagne, J. J., Jackevicius, C. A., Fischer, M. A., … Sequist, T. D. (2018). Effect of a Remotely Delivered Tailored Multicomponent Approach to Enhance Medication Taking for Patients With Hyperlipidemia, Hypertension, and Diabetes. JAMA Internal Medicine, 178(9), 1182. https://doi.org/10.1001/jamainternmed.2018.3189
31. Marek, K. D., Stetzer, F., Ryan, P. A., Bub, L. D., Adams, S. J., Schlidt, A., Lancaster, R., & O’Brien, A.-M. (2013). Nurse Care Coordination and Technology Effects on Health Status of Frail Older Adults via Enhanced Self-Management of Medication. Nursing Research, 62(4), 269–278. https://doi.org/10.1097/NNR.0b013e318298aa55
32. Claborn, K. R., Leffingwell, T. R., Miller, M. B., Meier, E., & Stephens, J. R. (2014). Pilot study examining the efficacy of an electronic intervention to promote HIV medication adherence. AIDS Care, 26(3), 404–409. https://doi.org/10.1080/09540121.2013.824534
33. Cizmic, A. D., Heilmann, R. M. F., Milchak, J. L., Riggs, C. S., & Billups, S. J. (2015). Impact of interactive voice response technology on primary adherence to bisphosphonate therapy: A randomized controlled trial. Osteoporosis International, 26(8), 2131–2136. https://doi.org/10.1007/s00198-015-3116-z
34. Márquez Contreras, E., Márquez Rivero, S., Rodríguez García, E., López-García-Ramos, L., Carlos Pastoriza Vilas, J., Baldonedo Suárez, A., Gracia Diez, C., Gil Guillén, V., & Martell Claros, N. (2019). Specific hypertension smartphone application to improve medication adherence in hypertension: A cluster-randomized trial. Current Medical Research and Opinion, 35(1), 167–173. https://doi.org/10.1080/03007995.2018.1549026
35. Mira, J. J., Navarro, I., Botella, F., Borrás, F., Nuño-Solinís, R., Orozco, D., Iglesias-Alonso, F., Pérez-Pérez, P., Lorenzo, S., & Toro, N. (2014). A Spanish Pillbox App for Elderly Patients Taking Multiple Medications: Randomized Controlled Trial. Journal of Medical Internet Research, 16(4), e99. https://doi.org/10.2196/jmir.3269
36. Montalescot, G., Brotons, C., Cosyns, B., Crijns, H. J., D’Angelo, A., Drouet, L., Eberli, F., Lane, D. A., Besse, B., Chan, A., Vicaut, E., & Darius, H. (2020). Educational Impact on Apixaban Adherence in Atrial Fibrillation (the AEGEAN STUDY): A Randomized Clinical Trial. American Journal of Cardiovascular Drugs, 20(1), 61–71. https://doi.org/10.1007/s40256-019-00356-2
37. Morawski, K., Ghazinouri, R., Krumme, A., Lauffenburger, J. C., Lu, Z., Durfee, E., Oley, L., Lee, J., Mohta, N., Haff, N., Juusola, J. L., & Choudhry, N. K. (2018). Association of a Smartphone Application With Medication Adherence and Blood Pressure Control. JAMA Internal Medicine, 178(6), 802. https://doi.org/10.1001/jamainternmed.2018.0447
38. O’Connor, P. J., Schmittdiel, J. A., Pathak, R. D., Harris, R. I., Newton, K. M., Ohnsorg, K. A., Heisler, M., Sterrett, A. T., Xu, S., Dyer, W. T., Raebel, M. A., Thomas, A., Schroeder, E. B., Desai, J. R., & Steiner, J. F. (2014). Randomized Trial of Telephone Outreach to Improve Medication Adherence and Metabolic Control in Adults With Diabetes. Diabetes Care, 37(12), 3317–3324. https://doi.org/10.2337/dc14-0596
39. Reese, P. P., Bloom, R. D., Trofe-Clark, J., Mussell, A., Leidy, D., Levsky, S., Zhu, J., Yang, L., Wang, W., Troxel, A., Feldman, H. I., & Volpp, K. (2017). Automated Reminders and Physician Notification to Promote Immunosuppression Adherence Among Kidney Transplant Recipients: A Randomized Trial. American Journal of Kidney Diseases, 69(3), 400–409. https://doi.org/10.1053/j.ajkd.2016.10.017
40. Rinfret, S., Lussier, M.-T., Peirce, A., Duhamel, F., Cossette, S., Lalonde, L., Tremblay, C., Guertin, M.-C., LeLorier, J., Turgeon, J., & Hamet, P. (2009). The Impact of a Multidisciplinary Information Technology–Supported Program on Blood Pressure Control in Primary Care. Circulation: Cardiovascular Quality and Outcomes, 2(3), 170–177. https://doi.org/10.1161/CIRCOUTCOMES.108.823765
41. Kamal, A. K., Khalid, W., Muqeet, A., Jamil, A., Farhat, K., Gillani, S. R. A., Zulfiqar, M., Saif, M., Muhammad, A. A., Zaidi, F., Mustafa, M., Gowani, A., Sharif, S., Bokhari, S. S., Tai, J., Rahman, N., Sultan, F. A. T., Sayani, S., & Virani, S. S. (2018). Making prescriptions “talk” to stroke and heart attack survivors to improve adherence: Results of a randomized clinical trial (The Talking Rx Study). PLOS ONE, 13(12), e0197671. https://doi.org/10.1371/journal.pone.0197671
42. Kessler, J. B., Troxel, A. B., Asch, D. A., Mehta, S. J., Marcus, N., Lim, R., Zhu, J., Shrank, W., Brennan, T., & Volpp, K. G. (2018). Partners and Alerts in Medication Adherence: A Randomized Clinical Trial. Journal of General Internal Medicine, 33(9), 1536–1542. https://doi.org/10.1007/s11606-018-4389-7
43. Kooij, M. J., Heerdink, E. R., van Dijk, L., van Geffen, E. C. G., Belitser, S. V., & Bouvy, M. L. (2016). Effects of Telephone Counseling Intervention by Pharmacists (TelCIP) on Medication Adherence; Results of a Cluster Randomized Trial. Frontiers in Pharmacology, 7(AUG), 1–11. https://doi.org/10.3389/fphar.2016.00269
44. Kooy, M. J., van Wijk, B. L. G., Heerdink, E. R., de Boer, A., & Bouvy, M. L. (2013). Does the use of an electronic reminder device with or without counseling improve adherence to lipid-lowering treatment? The results of a randomized controlled trial. Frontiers in Pharmacology, 4(May), 1–11. https://doi.org/10.3389/fphar.2013.00069
45. Levine, D., Torabi, J., Choinski, K., Rocca, J. P., & Graham, J. A. (2019). Transplant surgery enters a new era: Increasing immunosuppressive medication adherence through mobile apps and smart watches. The American Journal of Surgery, 218(1), 18–20. https://doi.org/10.1016/j.amjsurg.2019.02.018
46. Liu, W.-T., Huang, C.-D., Wang, C.-H., Lee, K.-Y., Lin, S.-M., & Kuo, H.-P. (2011). A mobile telephone-based interactive self-care system improves asthma control. European Respiratory Journal, 37(2), 310–317. https://doi.org/10.1183/09031936.00000810
47. Willems, D. C. M., Joore, M. A., Hendriks, J. J. E., Nieman, F. H. M., Severens, J. L., & Wouters, E. F. M. (2008). The effectiveness of nurse-led telemonitoring of asthma: Results of a randomized controlled trial. Journal of Evaluation in Clinical Practice, 14(4), 600–609. https://doi.org/10.1111/j.1365-2753.2007.00936.x
48. Young, L., Hertzog, M., & Barnason, S. (2016). Effects of a home-based activation intervention on self-management adherence and readmission in rural heart failure patients: The PATCH randomized controlled trial. BMC Cardiovascular Disorders, 16(1), 176. https://doi.org/10.1186/s12872-016-0339-7
49. Márquez Contreras, E., Márquez Rivero, S., Rodríguez García, E., López-García-Ramos, L., Carlos Pastoriza Vilas, J., Baldonedo Suárez, A., Gracia Diez, C., Gil Guillén, V., & Martell Claros, N. (2019). Specific hypertension smartphone application to improve medication adherence in hypertension: A cluster-randomized trial. Current Medical Research and Opinion, 35(1), 167–173. https://doi.org/10.1080/03007995.2018.1549026
50. Santschi, V., Rodondi, N., Bugnon, O., & Burnier, M. (2008). Impact of electronic monitoring of drug adherence on blood pressure control in primary care: A cluster 12-month randomised controlled study. Em European Journal of Internal Medicine(Vol. 19, Número 6, pp. 427–434). https://doi.org/10.1016/j.ejim.2007.12.007
51. Svendsen, M. T., Andersen, F., Andersen, K. H., Pottegård, A., Johannessen, H., Möller, S., August, B., Feldman, S. R., & Andersen, K. E. (2018). A smartphone application supporting patients with psoriasis improves adherence to topical treatment: A randomized controlled trial. British Journal of Dermatology, 179(5), 1062–1071. https://doi.org/10.1111/bjd.16667
52. Reese, P. P., Kessler, J. B., Doshi, J. A., Friedman, J., Mussell, A. S., Carney, C., Zhu, J., Wang, W., Troxel, A., Young, P., Lawnicki, V., Rajpathak, S., & Volpp, K. (2016). Two Randomized Controlled Pilot Trials of Social Forces to Improve Statin Adherence among Patients with Diabetes. Journal of General Internal Medicine, 31(4), 402–410. https://doi.org/10.1007/s11606-015-3540-y
53. Wakefield, B. J., Holman, J. E., Ray, A., Scherubel, M., Adams, M. R., Hills, S. L., & Rosenthal, G. E. (2012). Outcomes of a home tele-Health intervention for patients with diabetes and hypertension. Telemedicine and e-Health, 18(8), 575–579. https://doi.org/10.1089/tmj.2011.0237
54. Wald, D. S., Bestwick, J. P., Raiman, L., Brendell, R., & Wald, N. J. (2014). Randomised trial of text messaging on adherence to cardiovascular preventive treatment (INTERACT Trial). PLoS ONE, 9(12), 1–9. https://doi.org/10.1371/journal.pone.0114268
55. Abughosh, S. M., Wang, X., Serna, O., Henges, C., Masilamani, S., James Essien, E., Chung, N., & Fleming, M. (2016). A Pharmacist Telephone Intervention to Identify Adherence Barriers and Improve Adherence Among Nonadherent Patients with Comorbid Hypertension and Diabetes in a Medicare Advantage Plan. Journal of Managed Care & Specialty Pharmacy, 22(1), 63–73. https://doi.org/10.18553/jmcp.2016.22.1.63
56. Vollmer, W. M., Owen-Smith, A. A., Tom, J. O., Laws, R., Ditmer, D. G., Smith, D. H., Waterbury, A. C., Schneider, J. L., Yonehara, C. H., Williams, A., Vupputuri, S., & Rand, C. S. (2014). Improving adherence to cardiovascular disease medications with information technology. The American journal of managed care, 20(11 Spec No. 17), SP502-10.
57. Sherrard, H., Struthers, C., Kearns, S. A., Wells, G., Chen, L., & Mesana, T. (2009). Using technology to create a medication safety net for cardiac surgery patients: A nurse-led randomized control trial. Canadian journal of cardiovascular nursing = Journal canadien en soins infirmiers cardio-vasculaires, 19(3), 9–15.
58. Stacy, J. N., Schwartz, S. M., Ershoff, D., & Shreve, M. S. (2009). Incorporating Tailored Interactive Patient Solutions Using Interactive Voice Response Technology to Improve Statin Adherence: Results of a Randomized Clinical Trial in a Managed Care Setting. Population Health Management, 12(5), 241–254. https://doi.org/10.1089/pop.2008.0046
59. Jerant, A. F., Azari, R., Martinez, C., & Nesbitt, T. S. (2003). A Randomized Trial of Telenursing to Reduce Hospitalization for Heart Failure: Patient-Centered Outcomes and Nursing Indicators. Home Health Care Services Quarterly, 22(1), 1–20. https://doi.org/10.1300/J027v22n01_01
60. Kamal, A. K., Shaikh, Q., Pasha, O., Azam, I., Islam, M., Memon, A. A., Rehman, H., Akram, M. A., Affan, M., Nazir, S., Aziz, S., Jan, M., Andani, A., Muqeet, A., Ahmed, B., & Khoja, S. (2015). A randomized controlled behavioral intervention trial to improve medication adherence in adult stroke patients with prescription tailored Short Messaging Service (SMS)-SMS4Stroke study. BMC Neurology, 15(1), 212. https://doi.org/10.1186/s12883-015-0471-5
61. Ducoulombier, V., Luraschi, H., Forzy, G., Vandecandelaere, M., & Houvenagel, E. (2015). Contribution of phone follow-up to improved adherence to oral osteoporosis treatment. Am J Pharm Benefits, 7(3), e81–e89.
62. Bosworth, H. B., Powers, B. J., Olsen, M. K., McCant, F., Grubber, J., Smith, , Gentry, P. W., Rose, C., Houtven, C. Van, Wang, V., Goldstein, M. K., & Oddone, E. Z. (2011). Home Blood Pressure Management and Improved Blood Pressure Control. Archives of Internal Medicine, 171(13), 1173–1180. https://doi.org/10.1001/archinternmed.2011.276
63. Kim, Y., Wineinger, Nathan. E., & Steinhubl, Steven. R. (2016). The Influence of Wireless Self-Monitoring Program on the Relationship Between Patient Activation and Health Behaviors, Medication Adherence, and Blood Pressure Levels in Hypertensive Patients: A Substudy of a Randomized Controlled Trial. Journal of Medical Internet Research, 18(6), e116. https://doi.org/10.2196/jmir.5429
64. Vicente, R., & Madden, G. (2017). Assessing e-Health skills across Europeans. Health Policy and Technology, 6(2), 161–168. https://doi. org/10.1016/j.hlpt.2017.04.001
65. Norman, C. D., & Skinner, H. A. (2006). EHEALS: The e-Health Literacy Scale. Journal of Medical Internet Research, 8(4), e27. https://doi. org/10.2196/jmir.8.4.e27
66. Butler, , & Savalli, S. J. E. (2021). The Rising Implementation of Digital Health Platforms and Its Associated Inequities Among Patients with Mental Disorders: A Literature Review. Undergraduate Research in Natural and Clinical Science and Technology (URNCST) Journal, 5(1), 1–10. https://doi.org/10.26685/urncst.212
67. Mangin, D., Parascandalo, J., Khudoyarova, O., Agarwal, G., Bismah, V., & Orr, S. (2019). Multimorbidity, e-Health and implications for equity: A cross-sectional survey of patient perspectives on e-Health. BMJ Open, 9(2), e023731. https://doi.org/10.1136/bmjopen-2018-023731
68. Maffoni, M., Traversoni, S., Costa, E., Midão, L., Kardas, P., Kurczewska-Michalak, M., & Giardini, A. (2020). Medication adherence in the older adults with chronic multimorbidity: A systematic review of qualitative studies on patient’s European Geriatric Medicine, 11(3), 369–381. https://doi.org/10.1007/s41999-020-00313-2
69. Wilson, J., Heinsch, M., Betts, D., Booth, D., & Kay-Lambkin, F. (2021). Barriers and facilitators to the use of e-Health by older adults: A scoping BMC Public Health, 21(1), 1556. https://doi.org/10.1186/s12889-021-11623-w
70. Gregório, J., Reis, L., Peyroteo, M., Maia, M., Mira da Silva, M., & Lapão, L. (2021). The role of Design Science Research Methodology in developing pharmacy e-Health services. Research in Social and Administrative Pharmacy, 17(12), 2089–2096. https://doi.org/10.1016/j. sapharm.2021.05.016
71. Scandurra, I., & Sjölinder, M. (2013). Participatory Design With Seniors: Design of Future Services and Iterative Refinements of Interactive e-Health Services for Old Citizens. Medicine 2.0, 2(2), e12. https://doi.org/10.2196/med20.2729
72. Neves, A. L., Jácome, C., Taveira-Gomes, T., Pereira, A. M., Almeida, R., Amaral, R., Alves-Correia, M., Mendes, S., Chaves-Loureiro, C., Valério, , Lopes, C., Carvalho, J., Mendes, A., Ribeiro, C., Prates, S., Ferreira, J. A., Teixeira, M. F., Branco, J., Santalha, M., … Almeida Fonseca, J. (2021). Determinants of the Use of Health and Fitness Mobile Apps by Patients With Asthma: Secondary Analysis of Observational Studies. Journal of Medical Internet Research, 23(9), e25472. https://doi.org/10.2196/25472
73. Azzopardi-Muscat, N., & Sørensen, K. (2019). Towards an equitable digital public health era: Promoting equity through a health literacy European Journal of Public Health, 29(Supplement_3), 13–17. https://doi.org/10.1093/eurpub/ckz166
74. Gordon, P., & Hornbrook, M. C. (2016). Differences in Access to and Preferences for Using Patient Portals and Other e-Health Technologies Based on Race, Ethnicity, and Age: A Database and Survey Study of Seniors in a Large Health Plan. Journal of Medical Internet Research, 18(3), e50. https://doi.org/10.2196/jmir.5105
75. Olu, O., Muneene, D., Bataringaya, J. E., Nahimana, M.-R., Ba, H., Turgeon, Y., Karamagi, H. C., & Dovlo, D. (2019). How Can Digital Health Technologies Contribute to Sustainable Attainment of Universal Health Coverage in Africa? A Perspective. Frontiers in Public Health, 7. https:// doi.org/10.3389/fpubh.2019.00341
76. Damschroder, L. J., Aron, D. C., Keith, R. E., Kirsh, S. R., Alexander, J. A., & Lowery, J. C. (2009). Fostering implementation of health services research findings into practice: A consolidated framework for advancing implementation science. Implementation Science, 4(1), 50. https:// org/10.1186/1748-5908-4-50
77. Luetsch, K., Maidment, I., Twigg, M., & Rowett, D. (2021). Realist research to inform pharmacy practice and policy. Research in Social and Administrative Pharmacy, 17(12), 2075–2081. https://doi.org/10.1016/j.sapharm.2021.06.026
